儿童突然蜷缩哭闹、捂着肚子喊疼,是许多家长都经历过的揪心场景。腹痛作为儿科最常见的就诊原因之一,其背后可能隐藏着从普通肠胀气到危急阑尾炎等数十种病因。由于儿童语言表达能力有限,腹痛部位模糊,家长往往在“观察”与“就医”之间陷入两难。本文将系统解析儿童腹痛的五大核心诱因,并提供科学的家庭应对策略。

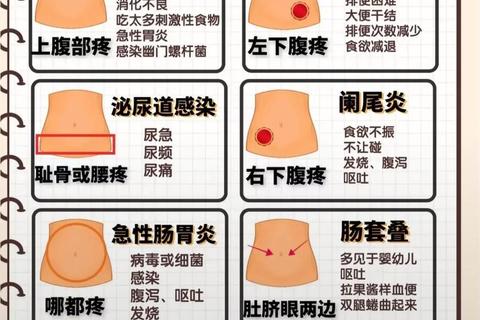
儿童腹痛具有显著的年龄特征:3岁以下婴幼儿以肠套叠、嵌顿疝、肠胀气为主,而学龄期儿童更多出现急性胃肠炎、肠系膜淋巴结炎等。以下症状组合能帮助家长快速判断病因:
1. 阵发性哭闹+果酱样便
突发剧烈哭闹持续10-15分钟后缓解,间隔半小时再次发作,伴随呕吐及暗红色血便,需高度怀疑肠套叠。这类腹痛在2岁以下婴幼儿中高发,发病12小时内空气灌肠复位成功率可达90%。
2. 脐周绞痛+排气后缓解
肠痉挛患儿常因腹部受凉、暴饮暴食诱发,表现为双腿蜷曲、频繁放屁,热敷或开塞露排气后疼痛显著减轻。这类功能性腹痛占儿童复发性腹痛的70%。
3. 右下腹固定压痛+发热
急性阑尾炎的典型表现为疼痛从脐周转移至右下腹,按压麦氏点(右髂前上棘与脐连线中外1/3处)时患儿出现痛苦表情或抗拒触碰,常伴有38℃以上发热。
4. 腹胀如鼓+排便困难
便秘引起的腹痛多位于左下腹,触诊可摸到条索状硬块。长期便秘儿童可能伴随肛裂出血、食欲减退。
5. 游走性疼痛+皮肤紫癜
过敏性紫癜(腹型)的腹痛位置不固定,常伴四肢对称性出血性皮疹,严重时出现关节肿痛或血尿。
处理建议:
1. 局部热敷:用40℃热水袋包裹毛巾敷肚脐周围,每次15分钟。
2. 按摩促排气:顺时针揉腹配合屈膝动作,促进肠道气体排出(避开右下腹)。
3. 饮食管理:暂停牛奶、豆类等产气食物,给予米汤、苹果泥等低渣饮食。
紧急措施:
1. 记录症状图谱:用手机拍摄呕吐物/大便照片,记录发作时间、疼痛部位变化。
2. 预防脱水:每10分钟喂服5ml口服补液盐(ORS),避免一次性大量饮水引发呕吐。
3. 药物禁忌:禁用止痛药掩盖症状,慎用止泻药防止毒素滞留。
急救要点:
1. 禁食禁水:疑似肠梗阻或消化道穿孔时,进食可能加重病情。
2. 侧卧防误吸:呕吐患儿保持侧卧位,清理口腔分泌物。
3. 携带物品:备好医保卡、既往检查报告、呕吐物/大便样本。
1. 饮食风险防控
2. 生活习惯改良
3. 疾病监测体系
1. 过敏体质儿童
牛奶蛋白过敏患儿需使用深度水解配方奶粉,鸡蛋、海鲜等高风险食物建议3岁后逐步引入。
2. 术后康复期儿童
腹部手术后1个月内避免剧烈跑跳,肠粘连预防可每日进行腹式呼吸训练(吸气鼓腹3秒,呼气收腹5秒)。
3. 心因性腹痛
考试焦虑引发的腹痛常伴有手心出汗、尿频,可通过478呼吸法(吸气4秒-屏息7秒-呼气8秒)缓解。
儿童腹痛既是身体发出的警报,也是家长学习儿童健康管理的契机。通过科学的症状识别、分级的家庭护理以及系统化的预防措施,90%的腹痛事件能在早期得到有效控制。当不确定病情时,谨记“宁过度、勿延误”原则——及时寻求专业医疗评估,是对孩子健康最负责的选择。