维生素D被称为“阳光维生素”,是维持骨骼健康、免疫调节和代谢平衡的关键营养素。全球约10亿人存在维生素D缺乏或不足,而中国人群的缺乏率高达50%以上。当出现不明原因的骨痛、肌肉无力、频繁感染甚至情绪低落时,很多人会疑惑:“我是不是缺乏维生素D?检查需要多少钱?该怎么做?”本文将从检测费用、方法、适用人群及注意事项进行全面解析,帮助您科学应对维生素D相关问题。
一、维生素D检测的核心意义
1. 缺乏的常见症状
维生素D缺乏早期可能无明显症状,但随着程度加重,可出现:
骨骼问题:骨痛、抽筋、骨质疏松,儿童可能表现为佝偻病(如O型腿、方颅)。
免疫异常:反复呼吸道感染、伤口愈合缓慢。
代谢影响:肥胖、糖尿病风险增加。
精神症状:疲劳、抑郁、睡眠障碍。
2. 哪些人需要检测?
高风险人群:孕妇、哺乳期女性、老年人(尤其>75岁)。
特殊健康状况:骨质疏松、慢性肾病、长期使用糖皮质激素者。
症状提示:不明原因骨痛、反复感染或存在维生素D缺乏相关疾病史。
二、维生素D检测的费用标准与影响因素
1. 基础检测费用范围
根据医院等级、检测方法和地区差异,单次维生素D检测费用在20-300元不等:
常规筛查(化学发光法):50-100元(适用于初步评估)。
精准检测(质谱法):100-300元(适用于疾病诊断或特殊需求)。
组合项目(如维生素A+D或12项维生素筛查):200-1000元(根据项目数量浮动)。
2. 费用差异的四大原因
医院等级:三级医院通常比二级医院收费高10%-15%。
检测技术:质谱法精准度高但成本更高,化学发光法经济但存在交叉反应。
地域消费水平:一线城市费用普遍高于三四线城市。
附加服务:快速出报告、专家解读等可能额外收费。
三、维生素D检测的两种核心方法
1. 血清25-羟基维生素D(25(OH)D)检测
临床意义:反映体内维生素D的储存水平,是国际公认的“金标准”。
适用场景:常规筛查、营养评估及疾病诊断(如佝偻病、骨软化症)。
2. 1,25-二羟维生素D(活性形式)检测
局限性:半衰期短(仅15小时),不推荐用于常规评估。
特殊用途:甲状旁腺功能异常或罕见代谢疾病的确诊。
检测技术对比
| 方法 | 优点 | 缺点 | 适用人群 |
|--|--|--|--|
| 化学发光法 | 快速、经济(30分钟出结果) | 可能受代谢物干扰 | 普通筛查、健康体检 |
| 液相色谱-质谱法 | 精准区分D2/D3、灵敏度高 | 费用高、出报告慢(1-3天) | 疾病诊断、用药监测 |
四、检测流程与实用建议
1. 如何高效完成检测?
1. 挂号选择:优先挂内分泌科、骨科或营养科(需根据症状确定)。
2. 样本采集:无需空腹,指尖血或静脉血均可(儿童多用指尖采血)。
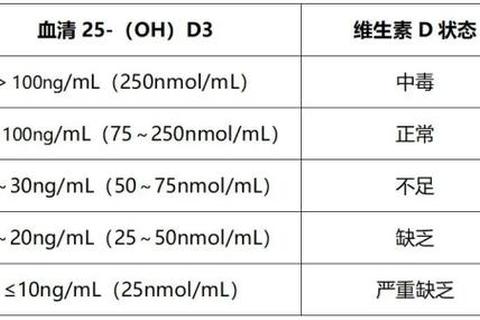
3. 报告解读:
充足:30-100 ng/mL(75-250 nmol/L)。
不足:20-30 ng/mL(需补充)。
缺乏:<20 ng/mL(需治疗干预)。
2. 特殊人群注意事项
孕妇:优先选择质谱法监测D2补充效果,避免D3过量。
儿童:推荐化学发光法筛查,若结果接近下限可加做质谱法。
慢性病患者:如肾病或甲亢患者需定期监测活性维生素D水平。
五、维生素D缺乏的预防与补充策略
1. 自然获取途径
日晒:每日10-15分钟手臂和腿部暴露(避开10:00-14:00强紫外线时段)。
饮食:三文鱼(每100g含526 IU)、蛋黄(1个约40 IU)、强化牛奶。
2. 科学补充方案
常规剂量:成人每日400-800 IU,老年人可增至800-1000 IU。
治疗剂量:缺乏者需短期补充2000-5000 IU/天(需医生指导)。
剂型选择:D3比D2效力高3倍,但D2更安全(尤其肾病或需长期补充者)。
注意:过量补充(>4000 IU/天)可能导致高钙血症,引发肾损伤。
维生素D检测不仅是骨骼健康的“晴雨表”,更是全身代谢平衡的重要指标。普通人群可结合自身症状和风险因素选择适宜的检测方案,而高风险群体建议每年至少筛查一次。通过科学的检测与补充,结合适度日晒和膳食调整,可有效预防维生素D缺乏带来的健康隐患。若您长期存在不明原因的疲劳或骨痛,及时就医检测是迈向健康的第一步。
