新生儿出生后的前三个月是生长发育最迅速的阶段,这一时期的体重变化不仅能直观反映宝宝的健康状况,更是评估营养摄入和发育节奏的重要指标。许多新手父母常因缺乏科学参考标准而感到焦虑:孩子是否吃得太少?体重增长是否落后?如何调整喂养方式?本文将从体重评估、科学喂养、异常预警三个维度提供系统指导,帮助家长在育儿路上建立科学的观察视角。
一、三个月宝宝的体重标准与评估方法
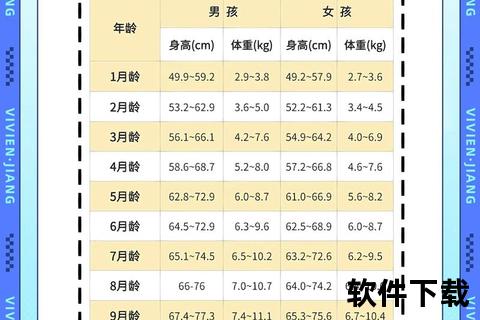
1. 权威体重参考范围
根据国家卫健委发布的《7岁以下儿童生长标准(2023)》及多机构临床数据,三个月婴儿的体重范围需结合性别和出生基础值综合判断:
男婴:正常范围为 5.0-7.6 kg(若出生体重在3.3 kg左右,三个月时约达出生体重的1.8-2.3倍)
女婴:正常范围为 4.5-6.9 kg(出生体重约3.2 kg的宝宝,三个月时增长至1.7-2.1倍)
值得注意的是,早产儿或低出生体重儿需采用矫正月龄评估(即按预产期计算实际月龄),并参考《早产儿经口喂养临床实践专家共识(2025)》的个体化生长曲线。
2. 动态观察生长曲线
体重评估需关注增长趋势而非单一数值:
前三个月月均增重:600-1000克(出生后前3个月是体重增速最快的阶段)
异常信号:若连续两周体重无增长、增速低于400克/月,或体重低于同龄段3%百分位(如男婴<4.3 kg),需警惕营养不良或疾病风险
实用工具推荐:家长可使用WHO或国家卫健委官网提供的生长曲线图,每月标记体重数据并连接成线,观察是否与标准曲线平行(允许上下波动25%百分位以内)。
二、科学喂养的核心策略
1. 母乳喂养的黄金法则
按需哺乳:每日喂养8-12次,每次间隔2-3小时,单次有效吸吮时间15-20分钟(观察吞咽动作频率)
奶量判断:三个月婴儿日均需摄入约750-800 ml母乳,可通过尿布数量间接评估(24小时排尿6次以上、排便3-8次为充足)
营养补充:纯母乳喂养者需每日补充维生素D 400 IU(早产儿增至800 IU),无需额外补钙
2. 配方奶喂养的精细化操作
冲调规范:严格按照奶粉罐标注的水粉比例(如30 ml水+1平勺奶粉),水温控制在40-45℃以避免营养破坏
喂养频率:每3-4小时一次,每次90-120 ml,单日总量不超过960 ml(过量喂养易导致肥胖或肠胃负担)
3. 特殊情况的应对方案
吐奶处理:喂养后竖抱拍嗝10-15分钟,采用斜坡位(30°角)躺卧;频繁喷射性呕吐需排查幽门狭窄
过敏干预:若出现湿疹、血便等过敏症状,母亲需忌口牛奶、鸡蛋等致敏食物,或换用深度水解配方奶
三、体重异常的预警与处理
1. 体重增长过缓的常见原因
摄入不足:母乳分泌量少、衔乳姿势错误、喂养间隔过长
吸收障碍:乳糖不耐受、肠道感染、先天性代谢疾病
消耗增加:先天性心脏病、甲状腺功能亢进
家庭初步排查:记录3天喂养日志(包括时间、时长、尿布量),测量室温湿度(过热导致能量消耗增加),观察有无咳嗽、多汗等伴随症状
2. 体重超标的干预措施
调整喂养节奏:拉长喂奶间隔至3.5-4小时,避免“一哭就喂”的过度安抚性喂养
增加活动量:每日进行3-5次俯卧抬头训练(每次5-10分钟),配合被动操促进能量消耗
医学评估:排除遗传性肥胖、内分泌疾病(如皮质醇增多症)等病理因素
四、家长行动指南
1. 监测工具包:备齐电子婴儿秤(精度1g)、喂养记录本、室温计,每周固定时间称重(晨起排便后裸重最佳)
2. 就医指征:出现以下情况需24小时内就诊:
体重下降超过出生体重的10%
皮肤弹性差、囟门凹陷等脱水征象
伴随发热、拒奶、嗜睡等全身症状
3. 心理调适:避免与同龄婴儿过度比较,接受5%-10%的个体差异区间,关注宝宝精神状态和运动发育
科学育儿的核心在于建立系统性观察思维。体重数据需结合身高、头围、大动作发育等多维度评估,家长既要掌握基础医学知识,又要学会在自然养育与医学干预之间找到平衡点。当发现生长偏离时,及时与儿科医生、营养师组建协作团队,共同为宝宝定制个性化健康方案。
